骨粗鬆症(こつそしょうしょう)の薬の中に、歯科治療に注意が必要な薬があるという話を、聞いたことはないでしょうか?
すべての骨粗鬆症の薬に注意が必要なのか?
飲み薬だけ?
注射薬は?
どのくらい前に止めて、再開はどのくらい?など気になる事をまとめました。
- 骨粗鬆症の薬の特徴と違い
- 歯科治療でストップがかかる骨粗鬆症の薬
- 歯科治療で問題ない骨粗鬆症の薬
骨粗鬆症の薬の中で注意が必要な薬とは?
骨粗鬆症のお薬で、すべてに注意が必要なのではありません。
一部の薬のみ気をつければ大丈夫です!
では見ていきましょう!
骨粗鬆症(こつそしょうしょう)の飲み薬
もっとも選ばれている骨粗鬆症の薬は最初に紹介するビスフォスフォネート製剤(BP剤)です。
ビスフォスフォネート製剤(BP剤)
骨粗鬆症のとてもスタンダードな治療薬になります。
連日服用から週1回、月1回などさまざまな製剤があります。
腎機能の状態や骨の状態によって薬を使い分けます。
- エチドロン酸二ナトリウム(ダイドロネル)
- アレンドロン酸ナトリウム(ボナロン、フォッサマック)
- リセドロン酸ナトリウム(アクトネル、ベネット)
- ミノドロン酸(ボノテオ、リカルボン)
- イバンドロン酸 (ボンビバ)
骨粗鬆症(こつそしょうしょう)の注射薬
骨粗鬆症に対する治療効果の高さや簡便さ、経口薬の飲み忘れなどの観点から、近年注射薬を投与するケースが増えつつあります。
ビスフォスフォネート製剤(BP剤)
イバンドロン酸 (ボンビバ)
月に1回投与します。
ゾレドロン酸水和物(リクラスト)
2017年に販売開始しました。
年に1回の注射で効果が得られます。
注射後発熱が出ることがある為注意が必要です。
ヒト型抗RANKLモノクローナル抗体製剤
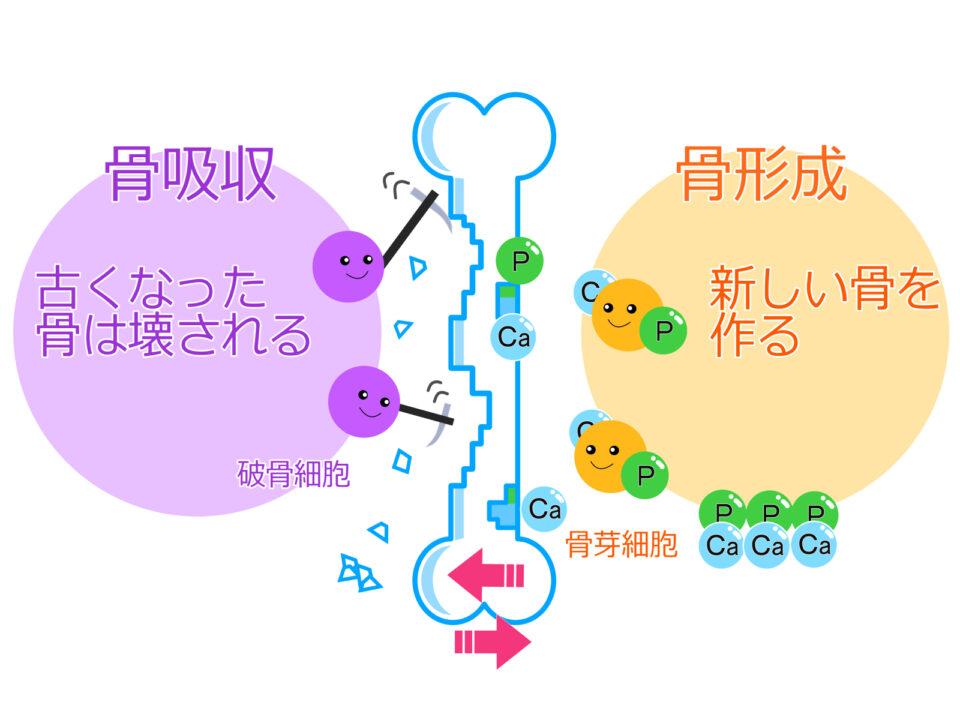
破骨細胞を活性化するRANKLを阻害することで骨吸収を抑制し、骨量の増加・密度の増強をします。
5年を超えた長期にわたる骨密度上昇効果より骨折抑制効果の持続が特徴です。
デノスマブ(プラリア)
6カ月に1度が基本ですが、場合によっては3か月に1度に変更します。
抗スクレロスチン抗体製剤
骨を壊さずに古い骨の上に骨を作っていきます(モデリング作用)。
ロモソズマブ(イベニティ)
月1回12か月皮下注射します。Ca値低下することがあります。
なぜこれらの薬は歯科治療前に休薬しないといけないの?
骨吸収抑制薬関連顎骨壊死(BRONJ)が起きる危険性があるため、事前に休薬が必要と言われています。
骨吸収抑制薬関連顎骨壊死(BRONJ)とは
骨粗鬆症のお薬によって、あごの骨が細菌感染して腐ってしまう病気です。
口内に骨が露出し、強い痛みが出たり、歯が抜け落ちるなどの症状が現れます。
あごのしびれや歯の動揺、軟組織の腫脹などをみとめることもあります。
骨吸収抑制薬関連顎骨壊死(BRONJ)はどのくらいの頻度で起きる病気?
日本における発生頻度は、ビスフォスフォネート製剤(BP剤)の経口薬において0.01%~0.02%、注射薬では1~2%と報告されています。
 かばこ
かばこ発生頻度は高くありません。
骨吸収抑制薬関連顎骨壊死(BRONJ) を防ぐためには
危険因子をできるだけ取り除き、口腔衛生状態を良好に保つことが重要です。
定期的な歯科検診を受けた方がいいでしょう。



逆に、口腔衛生状況がよければ、それほど心配はいらないといわれています。
参考資料
- 骨粗鬆症治療薬一覧|骨粗鬆症財団
これらの薬を飲んでいる人全員が休薬が必要?


歯科治療前に休薬が必要な骨粗鬆症の薬を紹介しました。
それでは、これらの薬を服用している場合は全員、歯科治療前に骨粗鬆症の薬を中止しなけばならないのでしょうか?
詳しく調べてまとめました。見ていきましょう!
骨吸収抑制薬関連顎骨壊死(BRONJ) の危険因子
骨吸収抑制薬関連顎骨壊死(BRONJ) を起こすリスクが上がる因子とは…
- ビスホスホネート製剤(BP製剤)服用中
- 抜歯やインプラントなどの侵襲的歯科治療、口腔衛生状態の不良
- 全身的要因(癌、腎透析、糖尿病、肥満など)
- 先天的要因(特定の遺伝子多型)
- その他(ステロイドなどの特定の薬剤の使用、喫煙、飲酒)
ビスホスホネート製剤(BP製剤)投与3年未満で危険因子がない場合は休薬しなくていい
ビスホスホネート製剤を服用していても、3年未満の服用、歯科で抜歯などでない虫歯の治療や、クリーニングなどの場合、上記に挙げたような危険因子がない場合は原則として薬を休薬しなくていいと考えられています。
ビスホスホネート製剤(BP製剤)を休薬しないほうがいいこともある
悪性腫瘍患者(癌患者)における注射用BP製剤の投与に関しては、原則として継続し、出来る限り侵襲的歯科治療を避ける事とされています。
歯科治療のどのくらい前に休薬し、再開はどのくらい後?
歯科治療前少なくとも3カ月間中止し、治療後からBP製剤再開までは術創部が再生粘膜上皮で完全に覆われる2週間前後か、可能であれば十分な骨性治療が期待できる2ヵ月前後空ける事が望ましいとされています。
半年に1回の注射薬、プラリアを投与中はいつごろから休薬するの?
プラリアを開始2週間前にすべての歯科治療を終えていることが望ましいとされています。
もしも投与後に抜歯などの治療が必要になった場合はどうしたらよいのでしょうか?
投与後では、歯科治療の前に徹底した感染予防処置を行ったうえで、休薬は行わずに、できるだけ保存的に、やむを得ない場合のみ侵襲的歯科治療を行う。
ARONJ予防のための骨吸収抑制薬の休薬の有効性は証明されておらず、デノスマブ投与中の患者で、休薬はせずに抜歯創を閉鎖し、二次感染を予防することにより良好な治癒が得られた結果が示されている。
デノスマブの作用は可逆性と示唆されており、血中半減期は約1ヶ月で、骨粗鬆症への投与は6ヶ月に1回であることを考慮し、歯科治療時の時期や内容を検討することは可能とされている。
投与後3~4ヶ月目の終わりまでの抜歯が望ましい。
質疑応答|福岡県薬剤師会
基本的には休薬せず、治療をおこなうようです。
可能であれば、投与後3カ月後から4カ月目の終わりまでに抜歯がのぞましいとされています。
主治医と相談してみましょう。
参考資料
歯科治療に影響のない骨粗鬆症の薬もある?


たくさんありますので、簡単に作用等と合わせて紹介します。
ビタミンD₃製剤
骨吸収の抑制効果だけでなく、骨芽細胞刺激による骨形成促進作用も有しています。
骨量増加はわずかですが、脊椎骨折予防効果があり、前述したビスホスホネート製剤(BP製剤)の効果を増幅します。
副作用としてCa上昇があげられるため、定期的な血液検査が推奨されています。
- アルファカルシドール(ワンアルファ、アルファロール内用液)
- エルデカルシトール(エディロール)
選択的エストロゲン受容体モジュレーター(SERM)
骨密度改善効果はビスホスホネート製剤(BP製剤)より弱めですが、骨質改善による骨折抑制効果があり、乳がんのリスク低下、脂質代謝改善作用もあるので、閉経後比較的早期の女性には適しています。
- ラロキシフェン(エビスタ)
- バセドキシフェン(ビビアント)
骨代謝刺激薬
古い骨を壊してリモデリング を行うことにより、骨の質改善を期待できます。
ビスホスホネート製剤(BP製剤)を上回る効果が期待されていますが、長期で骨腫瘍が発生するリスクが否定できず、米国でも長期使用の許可が下りていないため、国内でも投与日数制限(一生のうち2年間まで)があります。
歯科治療中にも問題なく継続できる薬です。
- フォルテオ皮下注
- テリボン皮下注
ビタミンK₂製剤
カルシウムの骨への定着に関与するたんぱく質を活性化し、骨形成促進作用を発揮するとともに、破骨細胞の分化阻害などによる骨吸収抑制作用もあります。
骨量増加の面では有効性が高いと言われています。
メナテトレノン(グラケー、ケイツー)
ワーファリンの作用を減弱するため併用禁忌です。
必ず食後に服用します。
カルシウム製剤
- 乳酸カルシウム
- アスパラCA
歯科医師によって考えが異なる!骨粗鬆症の薬を飲んでいることは早めに報告しよう!


ビスホスホネート(BP)製剤の休薬の是非、休薬期間などは歯科医師により考えが異なる可能性があります。
注意の必要な薬を飲んでいる場合は、早めに歯科医師に相談しておいた方が無難でしょう。
参考資料
- ビスホスホネート関連骸骨壊死に対するポジションペーパー|ビスフォスフォネート関連顎骨壊死検討委員会
- インプラントは痛い?|治療中・術後の痛みやリスクと対処法
まとめ


この記事では、歯科治療前に休薬が必要な骨粗鬆症の薬に関して、休薬期間、休薬する理由などを解説しました。
参考になれば幸いです。
コメント